| |

|
|
Newsletter WdK Juni 2022
|
| |
| |
Finanzierungslogik des Systems auf neue Füße stellen
|
Angesichts eines zu erwartenden Finanzlochs von 17 Mrd. Euro im Jahre 2022 stehen Krankenkassen, aber auch die Gesundheitspolitik, gelinde gesagt vor großen Herausforderungen, wenn Sie die Versicherten und Arbeitgeber nicht spürbar belasten wollen – und dies im langen Schatten von Krieg in Europa, Krisen auf der Einnahmenseite und einer spürbaren Ausgabendynamik über die Leistungsseite. Die bisherige Finanzierung mit der offenbar in Stein gemeißelten Quellenabschöpfung bei Löhnen, Gehältern und der Anzapfung von Einkommen individuell direkt beim Versicherten führt zudem spürbar in
|

|
die Innovationsfeindlichkeit und ganz sicher auch in eine Kosteneffizienzorientierung, die der Notwendigkeit durchlässiger Versorgung im Wege stehen. Die Kreation der Reformer am grünen Tische würde einen gesunden Wettbewerb im Sinne einer Gesamteffizienz mit sich bringen, hat sich aber als praxisfremd nicht bewährt. Die „interessanten“ Versicherten sind bei Zusatzbeitragserhöhungen den jeweiligen Kassen entflohen, weil öffentliche Kommunikation und das Marketing Preisfixierungen und in Verbindung damit auch Fixierung auf Kosten eher förderten als Innovations- und Versorgungsgestaltungsbereitschaft. Hinzu kam der Ruf aus den jeweiligen Leistungssektoren nach mehr Geld. Beide Dynamiken werden sich angesichts der krisenhaften gesamtwirtschaftlichen Entwicklungen aber sicher nicht abschwächen. Die strukturellen Defizite werden also zunehmen, schrieben schon Anfang 2021 Graalmann et al. in ihrem viel beachteten Beitrag über den notwendigen Strukturwandel im Gesundheitswesen mit „weißen Anleihen“.
Auf der Ausgabenseite würden die längere Lebenserwartung sowie die Zunahme chronisch-degenerativer Erkrankungen, Neubildungen und neurologische Erkrankungen zu Buche schlagen, deren Behandlungsmöglichkeiten durch den medizinischen Fortschritt zunehmen, aber auch immer individueller und kostenintensiver werden. Auf der Einnahmenseite bekämen wir es mit geringerem Wachstum zu tun, welches im langjährigen Durchschnitt unter dem Anstieg des Behandlungsbedarfs und den damit verbundenen Ausgaben liegen würde. Aktuell kommt die inflationäre Entwicklung hinzu. Der Zugriff auf die in der Vergangenheit aufgehäuften Finanzreserven wird nicht mehr möglich sein, weil sich diese schneller als gedacht verzehren. Kämen also die klassischen Hebel der Anpassung infrage, wie Beitragssteigerungen, Leistungskürzungen, höhere Zuzahlungen und Selbstbehalte der Versicherten. Gesundheitsminister Lauterbach hat bereits Beitragssteigerungen angekündigt und Leistungskürzungen ausgeschlossen.
Doch auch für eine ordnungspolitisch an sich fällige Finanzierungsanpassung über Steuermittel sind angesichts der aktuellen Verschuldungstrends des Staates aufgrund der pandemischen und krisenhaften Entwicklung wie auch des Wettbewerbs um andere finanzrelevante Ausgaben des Staates faktisch enge Grenzen gesetzt. Gesundheitspolitisch sind wir zudem davon überzeugt, dass das System von einer sektoralisierten Krankheitsversorgung zu einer ergebnisbezogenen Gesundheitsversorgung transformiert werden muss – und zwar konsequent und zügig, wobei regionalisierte Steuerungsflexibilität und Patientenzentrierung zum Zuge kommen müssen. Eine Kombination von Regionalbudgets mit Innovationszuschlägen und der anderweitigen Monetarisierung der Defizite durch Investitionen in den Strukturwandel mittels des Auflegens z. B. weißer Anleihen analog zu den grünen Anleihen als etabliertes Finanzierungsinstrument über Gesundheitsfonds. Jedenfalls muss im Zuge der sich deutlich zeigenden Defizitlage das Finanzierungssystem erweitert und auf neue Füße gestellt werden, um den strukturellen Erfordernissen gerecht werden zu können.
Kommen Sie gut in den Sommer, der uns vor klimatischen Kapriolen bewahren möge
Ihr Rolf Stuppardt
|
|
|
| |
| |
Editorial: Ungleichheit und Verteilungsungerechtigkeit machen krank und das Klima auch
Weltweit explodieren, beschleunigt noch durch die jüngsten Krisen, Ungleichheit und Armut. Das mache krank und töte arme Menschen, so die Quintessenz der Studie „Am Schmerz verdienen“ (Profiting on Pain) der Entwicklungsorganisation Oxfam. Hinzu kommen die sehr in Gefahr stehenden Klimaziele durch eine investive Aufrüstung der fossilen Industrie weltweit. Wir haben die Pflicht, unseren Planeten für unsere Kinder und Enkel lebenswert zu gestalten, so Rolf Stuppardt im aktuellen Editorial.
Schlechte Wundversorgung mit Ansage?
Die Arzneimittel-Richtlinie soll bei Wundversorgungsprodukten für mehr Evidenz sorgen. Allerdings birgt sie auch die Gefahr von Versorgungsbrüchen für Patientinnen und Patienten. Eine Umfrage des Bundesverbands Medizintechnologie (BVMed) zeigt, dass Ärztinnen und Ärzte sowie Pflegefachkräfte eine Verschlechterung der Versorgung von Patientinnen und Patienten befürchten, wie Juliane Pohl und Dirk Helmold anhand der Umfrageergebnisse erläutern.
Widersprüche und Grenzen des deutschen Gesundheitssystems – ein Blick über den Tellerrand
Insbesondere nach so einschneidenden Zeiten wie die der Corona-Pandemie, ist es an der Zeit, zu reflektieren, Zwischenbilanz zu ziehen und dabei auch auf andere Länder zu schauen, um den eigenen Systemstatus einzuordnen und eine Neubewertung vorzunehmen. Dem hat sich Dr. Cornelia Heintze gestellt und drei Lektionen festgehalten.
Von der Krankheitszentrierung zur Gesundheitsversorgung – ergebnisbezogene Systemtransformation
Am 28. April 2022 fand im Heidelberger Tankturm das 5. Heidelberger Forum Gesundheitsversorgung statt. Mit rund 80 Teilnehmerinnen und Teilnehmern und namhaften Diskutantinnen und Diskutanten ging es darum, Bedingungen zu erörtern, wie eine ergebnisbezogene Systemtransformation von der Krankheitszentrierung zur Gesundheitsversorgung gelingen kann. Das Thema war anspruchsvoll, die Diskussionen hoch spannend, die Stimmung vermittelte Aufbruch. Das war für Herausgeber und Redaktion dieser Zeitschrift, Rolf Stuppardt, Dr. Annette Mehler und Dr. Monika Sinha, Anlass und Motivation, die Ergebnisse zusammenfassend zur Verfügung zu stellen.
Versorgungslücken schließen und Kosten senken mit digitalen Nachsorgeprogrammen
Nach der Behandlung in einer psychiatrischen oder psychosomatischen Klinik benötigen viele Betroffene eine kontinuierliche Weiterversorgung. Doch oftmals ist die Nachsorge nicht ausreichend gesichert oder sie knüpft nicht nahtlos an die Klinikbehandlung an. Dadurch entsteht eine signifikante Versorgungslücke mit weitreichenden Folgen. Neuartige Nachsorge-Apps mit einer Tele-Coaching-Komponente sollen helfen, die Versorgungslücke zu schließen und teure Rehospitalisierungen zu vermeiden. Dr. Christian A. Lukas und Monika Szymanek stellen das vor.
Neu und Nützlich: Digitale Darmkrebsfrüherkennung der BARMER
Darmkrebs ist gut heilbar, wenn er rechtzeitig erkannt und behandelt wird. Das ist seit langem gesichertes medizinisches Wissen. Dennoch fristet die Früherkennung von Darmkrebs ein Schattendasein. Die BARMER hat ihr Vorsorgeprogramm erweitert und bietet mit der „Digitalen Darmkrebsfrüherkennung“ erstmals einen immunologischen Stuhl-Test für zu Hause an. Das finden wir nützlich.
Die vollständigen Beiträge lesen Sie in der nächsten Ausgabe der Welt der Krankenversicherung. Alle Informationen zur Zeitschrift und zum Abonnement finden Sie hier.
|
|
|
| |
| |
Die Grafik des Monats – Krankenstand
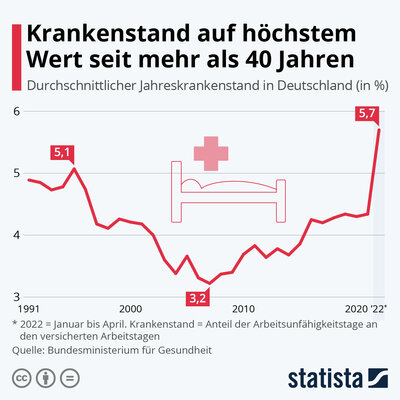
Wie unsere Grafik auf Basis von Daten des BMG zeigt, lag der durchschnittliche Krankenstand bei den rund 33 Millionen deutschen Krankengeldberechtigten, also dem Anteil an Arbeitsunfähigkeitstagen an den versicherten Arbeitsagen, zwischen Januar und April 2022 bei etwa 5,7 Prozent, dem höchsten Wert seit mehr als 40 Jahren. Einer der wahrscheinlichen Gründe für diesen sprunghaften Anstieg ist die Verbreitung der Omikron-Variante, die Delta im Dezember verdrängte und zwar für weniger schwere Verläufe und Todesfälle, dafür aber für deutlich mehr Ansteckungen und entsprechende krankheitsbedingte Ausfälle sorgte. Zwischen 2003 und 2015 lag die durchschnittliche Krankenstandsquote unter vier Prozent, seit 2016 pendelt sich der Stand auf rund 4,3 Prozent ein. Besonders auffällig: In den ersten beiden Pandemiejahren unterschied sich die Quote nicht substanziell vom entsprechenden Wert im Jahr 2019. Laut DAK Gesundheitsreport war der Anteil von Atemwegserkrankungen bei Arbeitsunfähigkeitsfällen im Jahr 2020 im Vergleich mit 26 Prozent am höchsten, gefolgt von Erkrankungen des Muskel-Skelett-Systems und Infektionen.
|
|
|
| |
| |
Weitere Nachrichten finden Sie hier.
|
|
|
| |
| |

|
| Dr. Gertrud Demmler auf dem 5. HFG über den notwendigen Kulturwandel im Gesundheitssystem |
|
Dr. Gertrud Demmler, Vorständin der der Siemens Betriebskrankenkasse (SBK), spricht im Interview mit...
|
| Mehr erfahren » |
|
| |
|
|
| |

|
| Andrea Galle auf dem 5. HFG zum Thema Patientenorientierung der Krankenkassen |
|
Andrea Galle, Vorstandsvorsitzende der Betriebskrankenkasse VBU, spricht im Interview mit Rolf Stupp...
|
| Mehr erfahren » |
|
| |
|
|
| |
| |

|
| Thomas Ballast auf dem 5. HFG zur Rolle der Krankenkassen bei der Digitalisierung |
|
Thomas Ballast, stellvertretender Vorstandsvorsitzender der Techniker Krankenkasse, spricht im Inter...
|
| Mehr erfahren » |
|
| |
|
|
| |

|
| Johannes Bauernfeind auf dem 5. HFG über Patientenzentrierung und -orientierung |
|
Johannes Bauernfeind, Vorstandsvorsitzender AOK Baden-Württemberg, spricht im Interview mit Rolf Stu...
|
| Mehr erfahren » |
|
| |
|
|
| |
|
|
|
| |

Erscheint in Kürze:
Eiff/Rebscher
Krisenresilienz
Wie Corona das Krisenmanagement des Gesundheitssystems verändert
|
| |
|
|
|
|
| |
| |
DKG: Neue stellvertretende Vorstandsvorsitzende Prof. Dr. med. Henriette Neumeyer
|

|
Die Deutsche Krankenhausgesellschaft (DKG) begrüßt Prof. Dr. med. Henriette Neumeyer herzlich in der DKG. Prof. Neumeyer (36), die am 1.6. ihr Amt als Leiterin des neu zugeschnittenen Geschäftsbereichs „Krankenhauspersonal und Politik“ und stellvertretende Vorstandsvorsitzende der DKG angetreten hat.
|
Münchener Verein: Dr. Ulrich Seubert verantwortet Produktmanagement und Marketing
|

|
Dr. Ulrich Seubert übernimmt zum 1. Juli 2022 die Leitung des Fachbereichs Produktmanagement und Marketing der Münchener Verein Versicherungsgruppe. Der 37-jährige gebürtige Würzburger war zuvor Leiter der Abteilung Zentrale Unternehmenskoordination und Presse.
|
|
|
|
| |
| |

Hauptstadtkongress 2022: Endlich wieder in Präsenz und face to face!
22. – 24. Juni 2022,
Berlin
Weitere Informationen
|
| |
|
|
|
|
|
|
| |
| |
Welt der Krankenversicherung Newsletter
Herausgeber und Chefredakteur: Rolf Stuppardt
Redaktion: Dr. Annette Mehler, Dr. Monika Sinha
medhochzwei Verlag GmbH
Alte Eppelheimer Str. 42/1
69115 Heidelberg
Tel.: +49 (0) 62 21 / 9 14 96 - 0
Fax: +49 (0) 62 21 / 9 14 96 - 20
E-Mail: info@medhochzwei-verlag.de
Steueridentifikationsnummer
USt-IdNr.: DE267309671
Handelsregisternummer
HRB 707 763, Amtsgericht Mannheim
Ansprechpartner: Julia Rondot
Geschäftsführung: Julia Rondot
|
|
|
|
